טכיקרדיה חדרית היא "הפרעת קצב לב המתאפיינת בעלייה בקצב הלב החדר.
החדרים מתכווצים מהר מדי ובאופן לא מאורגן לעומת הפרוזדורים → הם אינם מסוגלים להתמלא כראוי → כמות הדם הנשאבת למחזור הדם עם כל פעימה מופחתת → הלחץ העורקי יורד → כמות הדם המחמצנת ומזינה את לב (מחזור הדם הכלילי) → יעילות ההתכווצות של הלב מצטמצמת עוד יותר → ניוון לפרפור חדרים → מוות.
אבולוציה מצערת זו סבירה יותר במקרה של קצב חדר גבוה מאוד ובמקרה של פשרה לבבית בחולי לב.
טכיקרדיה חדרית היא אחת מהפרעות הקצב הנפוצות ביותר שנמצאות בחולים עם מחלת לב. למרות שהוא יכול להתרחש גם בנבדקים בריאים לחלוטין, הוא מייצג "הפרעת קצב שיש לטפל בה בזהירות: היא למעשה יכולה להידרדר לפרפור חדרים, שתוצאתו היא לעיתים קרובות קטלנית.
המניעה הטובה ביותר היא לאמץ אורח חיים בריא.
מהי טכיקרדיה חדרית

טכיקרדיה חדרית היא אחת מהפרעות הקצב הנפוצות והמסוכנות ביותר. בדרך כלל, מחלת לב חמורה מקורה ב"ג ", אך היא יכולה להופיע גם אצל אנשים בריאים.
פתוגנזה
טכיקרדיה חדרית מתרחשת כאשר הדופק התקין של התכווצות הלב עובר שינוי.
הדחף הנורמלי מתעורר בצומת הסינואטריאלי, אך יכול לקרות שדחפים מיותרים (אקסטרה -סיסטולות) מתעוררים בנקודות שאינן צומת הסינוס (הפרעות קצב חוץ גופיות). אירוע זה משנה את פעימות הלב התקינות.
במהלך טכיקרדיה חדרית מתרחשות ברציפות 3 אוסטרליות חוץ או יותר, אשר מאיצות את קצב הלב ומקורן דיסטלי מצרור שלו.
תוצאות
כיווץ קבוע של החדר אחראי לתפוקת הלב. בתפוקת לב אנו מתכוונים לפעולת השאיבה של הדם למחזור הדם לכיוון הריאות והרקמות של גוף האדם.
קצב כיווץ חדורי של התכווצות גורם לתפוקת לב לא מספקת. לכן, דם מחומצן כבר לא משקה כראוי את רקמות ואיברי הגוף, כולל הלב, מה שמאבד עוד יותר את יעילותו ההתכווצות. אם גירעון זה חמור, החולה הולך למוות.
אֶפִּידֶמִיוֹלוֹגִיָה
הנתונים הנוגעים לשכיחות מראים כי:
- טכיקרדיה חדרית קשורה לגיל: היא מופיעה בתדירות גבוהה יותר בקרב אנשים בגיל העמידה ומבוגרים.
- 2-4% מעל גיל 60 ללא מחלות לב חווים פרקים של טכיקרדיה חדרית.
- 4-16% מעל גיל 60 עם מחלות לב חווים פרקים של טכיקרדיה חדרית.
בנוסף, הביטויים של טכיקרדיה חדרית:
- הם שכיחים יותר בחודשי החורף.
- יש להם דפוס היממה: שיא השכיחות נצפה בשעות הבוקר.
מִיוּן
זה יכול להתבסס על מספר פרמטרים, המסוכמים בטבלה זו:
סיבות לטכיקרדיה חדרית
הגורמים העיקריים לטכיקרדיה חדרית הם מחלות לב.
ישנם גורמים הקשורים לחוסר איזון אלקטרוליט, המשנים את הפעילות החשמלית של הלב.
לבסוף, יש סדרה של גורמי סיכון המניעים את האדם לפרקים של טכיקרדיה.
מחלת לב
האנשים הנפגעים ביותר מטכיקרדיה חדרית הם חולי לב. מחלות הלב הנצפות בחולים אלו הן:
- מחלת עורקים כליליים והתקפי שריר לב קודמים
- Valvulopathies, כלומר תקלות של אחד ממסתמי הלב.
- Cardiomyopathies, כלומר מחלות של שריר הלב (שריר הלב).
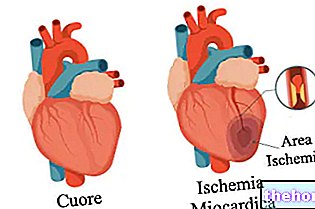
מחלת לב כלילית גורמת לאיסכמיה (מחלת לב איסכמית) והיא הסיבה השכיחה ביותר לטכיקרדיה חדרית.
Valvulopathies הנפוצים ביותר הם אלה המערבים את המסתם המיטרלי (ראה אי ספיקה מיטרלית).
הקרדיומיופתיות הן ראומטיות באופיין: במילים אחרות, הן מקורן בדלקת "חיידקית. במקרים אלה אנו מדברים על שריר הלב.
אחוז קטן מהמקרים של טכיקרדיה חדרית נובעים גם ממחלת לב מולדת (כלומר קיימת מלידה). הידועים ביותר הם:
- תסמונת ברוגדה.
- תסמונת וולף-פרקינסון-ווייט
אולם בתדירות נמוכה יותר:
- הטטרלוגיה של פאלוט.
- תסמונת מרפן.
חוסר איזון יוני / אלקטרוליט
דחף ההתכווצות של שריר הלב הוא אות חשמלי. למעשה, הוא מניע את היונים, בעלי מטען חיובי ושלילי, הנמצאים בתוך תאי הלב. תנועת היונים הללו דומה לתנועת מטענים במעגל חשמלי ומביאה להתכווצות שריר הלב.
היונים הטעונים העיקריים הם: אשלגן, מגנזיום, סידן ונתרן. ביניהם יש איזון עדין, אותו יש לשמור על תפקודו התקין של תא השריר ומעבר לו. עלול לקרות כי איזון זה משתנה. כתוצאה מכך גם דחף ההתכווצות משתנה וטכיקרדיה מתרחשת. החדר. חוסר האיזון היוני / אלקטרוליט העיקרי הם:
- היפוקלמיה, או היפוקלמיה.
- היפוקלצמיה.
- היפומגנזיה.
גורמי סיכון אחרים
ישנם גורמי סיכון המעדיפים הופעת אפיזודות טכיקרדיה גם בנבדקים בריאים.אלו נסיבות מיוחדות, כגון טראומה קשה לחזה או צריכת תרופות מסוימות. סיכום גורמי הסיכון העיקריים הוא כדלקמן:
- נטילת תרופות:
- תרופות נוגדות דיכאון טריציקליות.
- שימוש לרעה בקוקאין.
- שימוש באלכוהול.
- עָשָׁן.
- קָפֵאִין.
- הרעלת גז:
- ציקלופרופן.
- פחמן חד חמצני.
- טראומה לחזה.
- מתח פיזי ורגשי.
תסמינים וסיבוכים
תסמינים אופייניים של טכיקרדיה חדרית הם:
- דפיקות לב, או דופק.
- כאב בחזה.
- קוֹצֶר נְשִׁימָה.
- סְחַרחוֹרֶת.
- הִתעַלְפוּת.
- סִינקוֹפָּה.
- קוצר נשימה.
לרוב החולים יש תסמינים אלה בשיתוף עם מחלת לב איסכמית או מחלות לב הפוגעות בזרימת הדם (למשל, מחלת שסתום הלב).
שלטים
הרופא עשוי להבחין בסימנים הקליניים הבאים:
- דופק מואץ.
- לחץ דם גבוה.
- חֲרָדָה.
- תסיסה.
- אובדן ההכרה.
התרחשותם תלויה בהיקף מחלת הלב: ככל שהיא חמורה יותר כך קל להם יותר להתרחש.
סיבוכים
טכיקרדיה חדרית יכולה להידרדר לפרפור חדרים. תופעה זו מתרחשת בעיקר בקרב אנשים הסובלים ממחלות לב, בעוד שמקרים של טכיקרדיה חדרית חד פעמית נדירים מאוד בקרב אנשים בריאים.
לפרפור החדרים יש בדרך כלל מהלך קטלני. הוא קובע את מותו של המטופל:
- למוות לבבי פתאומי.
- לדום לב.
אִבחוּן
ניתן לבצע מספר חקירות, שלכל אחת מהן יש יתרון ספציפי. הם:
- אלקטרוקרדיוגרמה (א.ק.ג.).
- אקו לב.
- רנטגן חזה.
- צנתור לב.
- בדיקת דם.
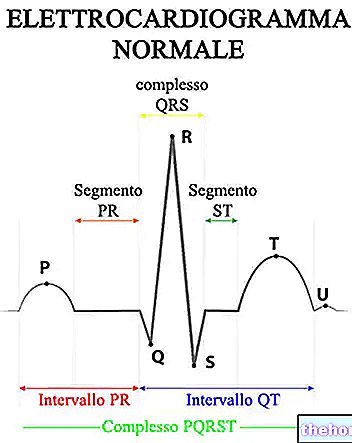
א.ק.ג
זהו מבחן הבחירה. הוא מודד את הפעילות החשמלית של הלב ומאפשר לזהות את צורת הטכיקרדיה החדרנית הפוגעת בחולה. כמו כן ניתן לעקוב אחר פעילות הלב במשך 24 שעות; במקרה זה משתמשים ב"א.ק.ג דינמי על פי הולטר ".זוהי חקירה שימושית כאשר צורת הטכיקרדיה החדרתית היא פרוקסימית, כלומר עם הופעה ספורדית ובלתי צפויה.
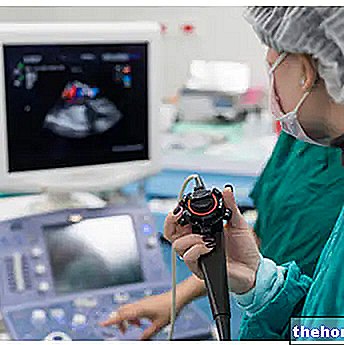
אקו לב
זוהי בדיקה לא פולשנית. הוא משתמש באולטרסאונד כדי להעריך את בריאות המבנים העיקריים של הלב: אטריה, חדרים ושסתומים. זה שימושי כאשר יש חשד למחלת שסתום.
רנטגן חזה
מספק מידע על הקשר בין הלב לריאות. במקור של טכיקרדיה חדרית עלולה להיות פקקת ריאות.זוהי בדיקה פולשנית, מכיוון שהיא משתמשת בקרינה מייננת.
צנתור לב
זוהי בחינה פולשנית. זה הכרחי כאשר המקור של טכיקרדיה חדרית הוא מחלת לב איסכמית. מדוד את המיקום ואת מידת החסימה של העורקים הכליליים כדי לתכנן ניתוח אפשרי. זוהי בדיקה עדינה, שכן קיים סיכון לפגיעה בכלי הדם הכליליים שחוצה הצנתר.
בדיקת דם
הם מספקים מידע שונה על:
- ריכוזי יונים / אלקטרוליטים:
- רמות סידן
- רמות מגנזיום
- רמות של פוספט
- ריכוז של כמה תרופות שנלקח על ידי המטופל.
- ריכוז של כמה סמני לב.
תֶרַפּיָה
הנחת יסוד: כאשר מחלת לב היא מקורו של טכיקרדיה חדרית, מטרת הטיפול היא כפולה:
- פתור את הפרעת הלב הבסיסית. מטרה ראשית.
- לפתור את ההפרעה הקצבית. מטרה משנית.
זה מוסבר בכך שהבעיה השנייה היא תוצאה של הראשונה.
חולים "בריאים" עם טכיקרדיה ספוראדית
אצל אלה ללא מחלות לב, טכיקרדיה חדרית יכולה להיפתר באופן ספונטני. לפיכך, ניתן להימנע מתן תרופות. בכל מקרה, מומלץ להתייעץ עם רופא ולעבור בדיקות מעמיקות.
חולים "בריאים" עם טכיקרדיה מתמשכת או מתמשכת
אם לחולה יש מספר פרקים מתמשכים, כדי לחסום את התקף הטכיקרדיה, ניתן להשתמש באפשרויות הבאות:
- Cardioversion פרמקולוגי.
- המרת חשמל.
Cardioversion פרמקולוגי הוא שיקום של קצב לב תקין על ידי נטילת תרופות:
- תרופות אנטי -קצביות, לשיקום קצב לב תקין.
- לידוקאין
- אמיודרון
- פרוקאינאמיד
- חוסמי בטא, להאט את קצב הלב.
המרת חשמל מורכבת מ:
- הלם חשמלי לאיפוס ושחזור קצב הסינוסים התקין. הוא משתמש במכשיר "המצויד בשתי לוחות המורחבים על חזה המטופל. זוהי טכניקה הידועה גם בשם דפיברילציה. כיום קיימים דפיברילטורים חצי אוטומטיים ואוטומטיים, המסוגלים להעריך את מידת הטכיקרדיה החדרתית ולהקנות את הלם החשמלי הנכון. היתרון הגדול הנוסף הוא שהם יכולים לשמש אנשים שאינם רפואיים.
חולים קרדיופתיים או חולים עם פתולוגיות אחרות
טיפול תרופתי זהה לתיאור לעיל. לָכֵן:
- תרופות נגד קצב
- חוסמי בטא.
לאלה מתווספים:
- נוגדי קרישה, למניעת היווצרות של פקקים ותסחיפים, עקב valvulopathies.
בנוסף לקרדיבוורציה החשמלית, ניתן להתערב בניתוח עם:
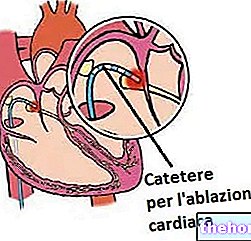
- אבלציה של תדר רדיו קטטר. דרך צנתר המועבר אל הלב, חדירה פריקה בתדר רדיו לנקודה של החדר היוצר את הפרעת הקצב. האזור הפגוע נהרס וזה אמור להחזיר את קצב הלב התקין. זוהי טכניקה פולשנית.
- דפיברילטור מושתל (ICD). זהו דפיברילטור רגיל, אשר עם זאת מושתל מתחת לעור, בצד שמאל של החזה. הוא מחובר ללב על ידי אלקטרודות, אשר פולטות הלם חשמלי כאשר הן חשות עלייה לא תקינה בקצב הלב. משך הזמן שלהן הוא 7-8 שנים, ולאחר מכן יש להחליף אותן. בעיה אפשרית עשויה לנבוע כתוצאה מתקלה במכשיר, העלולה לפלוט מכות חשמל בלתי רצויות.
מן הסתם, יש לבחור את הטיפול שיש לאמץ על בסיס כל מקרה לגופו, מבלי לשכוח כי ההתערבות הטיפולית הראשונה חייבת לפתור כל בעיה פתולוגית היוצרת טכיקרדיה חדרית. להלן טבלה המסכמת את הטיפול האפשרי.
- אמיודרון
- לידוקאין
- פרוקאינאמיד
- אמיודרון
- לידוקאין
- פרוקאינאמיד
נוגדי קרישה.
מְנִיעָה
אימוץ אורח חיים בריא הוא המניעה הטובה ביותר. לָכֵן:
- תפסיק לעשן.
- הגבל את צריכת האלכוהול.
- שנה את התזונה שלך.
- אין להשתמש בסמים.
- תרגיל.
טבק ואלכוהול אחראים לא רק לאפיזודות ספורדיות של טכיקרדיה, אלא גם לשינויים כרוניים בקצב הלב, הם למעשה בין גורמי הסיכון השכיחים ביותר בהתפתחות מחלות לב.
שינוי הרגלי האכילה שלך הוא צעד מניעתי בסיסי נוסף. רצוי להפחית שומן, בשר אדום ולהגדיל את צריכת הפירות והירקות.
אימוץ הרגלים בריאים מסיר את האפשרות של טכיקרדיה חדרית להתנוון לפרפור חדרים. האחרון כמעט תמיד קטלני.
אוכלוסייה בסיכון
מי ש:
- יש להם מצבים פתולוגיים, כגון היפרליפידמיה, יתר לחץ דם וסוכרת. אלה תומכים בהתפתחות מחלות לב.
- יש להם היסטוריה משפחתית של מחלות לב כליליות.
- מעשנים.
- אלכוהוליסטים.








.jpg)







-feofitina-di-rame---e141-(ii)-sali-di-sodio-o-potassio-dei-complessi-della-clorofilla-con-rame.jpg)