כְּלָלִיוּת
MRSA היא זיהום חיידקי אנושי הנגרם על ידי זנים של סטפילוקוקוס אאוראוס במיוחד מכיוון שהם עמידים בפני אנטיביוטיקה מסוימת כגון פניצילין וקפאלוספורינים.

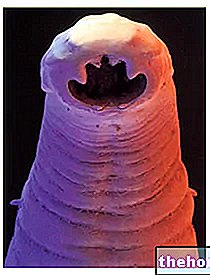
איור: סטפילוקוקוס אאורוס עמיד בפני מתילצילין הנראה מתחת למיקרוסקופ אור סורק (מכתים מלאכותי).
המחלה פוגעת בעיקר באנשים המאושפזים בבתי חולים; עם זאת, בשנים האחרונות היא מתפשטת יותר ויותר גם בקרב אנשים שאינם מאושפזים, במיוחד בקרב אלה שמבלים זמן רב בקשר הדוק עם אנשים אחרים (אסירים, ספורטאי קבוצת ספורט, סטודנטים וכו ').
התסמינים משתנים ביותר: MRSA, למעשה, יכול להתבטא לא רק ברתיחה, מורסות וצלוליטיס זיהומיות, אלא גם עם חום, צמרמורות, ספיגה, אנדוקרדיטיס וכו '.
הטיפול תלוי במאפייני הזיהום ובתוצאות בדיקות התרבות.
מהו MRSA?
MRSA היא זיהום חיידקי אנושי הנגרם על ידי זנים מסוימים של סטפילוקוקוס אאוראוס, עמיד לאנטיביוטיקה של β-lactam כגון פניצילין (מתצילין, דיקלוקסצילין, נפצלין, אוקסצילין וכו ') וצפלוספורינים.
מה ההתנגדות של בקטיריה לאנטיביוטיקה בשל?
חיידקים הופכים עמידים לאנטיביוטיקה כאשר הם מפתחים בטעות מוטציה גנטית המובילה אותם לשרוד את הפעולה החיידקית של התרופה. לדוגמה, הם עשויים לרכוש מנגנון הגנה שלא היה להם בעבר.
ההתפשטות הגדולה של חיידקים עמידים לאנטיביוטיקה, שהתרחשה בעשורים האחרונים, קשורה ל"שימוש חסר הבחנה שנעשה באנטיביוטיקה: בהתעללות שלהם, למעשה, חיידקים רגישים הושמדו והעמידים (שהיו מספר מינורי) לרכוש דומיננטיות בתוך המין.
הכוונה ל- MRSA
MRSA הוא ראשי התיבות של סטפילוקוקוס אוראוס עמיד בפני מתצילין. ראשי תיבות אלה (אשר לאור ההגדרה שניתנה עשויים להיראות בלתי מתאימים) נטבעו מכיוון שהאנטיביוטיקה הראשונה, שאליה כמה זנים של סטפילוקוקוס אאוראוס, זה היה מתיצילין.
כאשר הביולוגים והרופאים הבינו כי ההתנגדות של זנים אלה מופנית גם כלפי פניצילין וצפאלוספורינים אחרים, המונח MRSA נכנס לעת עתה לז'רגון המשותף ומעולם לא השתנה.
מהן MSSAs?
Staphylococci aurei שאינו עמיד בפניצילינים וצפלוספורינים מסווגים עם הקיצור MSSA, או Staphylococcus Aureus רגיש למציצילין. אפילו עבור אלה, ראשי התיבות המזהים אותם אינם משקפים במלואם את מאפייניהם; אולם כעת הוא נכנס לשימוש נפוץ ונשמר ככזה.
STAPHYLOCOCCUS AUREUS
ה סטפילוקוקוס אאוראוס זהו חיידק חיובי לגרם, כדורי ואספוריגני, המיישב בעיקר את הריריות האף-לוע, העור והבלוטות העור. הזיהום הנגרם על ידי זה יכול להיות קל אם מוגבל לעור (אימפטיגו, מורסות ושחינות), אך הוא יכול להיות קטלני גם אם הוא עובר דרך העור ומתפשט לדם או ללב.
סוגי MRSA
המקרים הראשונים של MRSA התרחשו מאז תחילת שנות ה -60 של המאה הקודמת, ובעשרים שנה לפחות, נגעו רק לחולי בית חולים.
בתחילת שנות השמונים, אפילו אנשים שאינם מאושפזים החלו להידבק בזיהום. הנפגעים ביותר היו אנשים במקומות צפופים במיוחד, כגון בתי כלא, מקלטים ללא קורת גג, מעונות סטודנטים, חדרי כושר וחדרי הלבשה למגרשי ספורט, צריפים ובתי ספר.
אתר ההדבקה, אם כן, נלקח כפרמטר להבחין בין שני סוגים של MRSA:
- HA-MRSA, שם HA מייצג Healthcare-Associated ומתייחס לכל המקרים של MRSA שנדבקו במהלך שהות בבית החולים.
- CA-MRSA, שם CA מייצג Community-Associated ומתייחס לכל המקרים של MRSA שנדבקו בזיהום מחוץ לבית חולים ובדרך כלל במקום הומה אדם.
למרות שמספר מקרי CA-MRSA עולה כיום, HA-MRSA הוא עדיין הסוג הנפוץ ביותר של MRSA.
גורם ל
החיידק האחראי ל- MRSA מועבר בדרך כלל על ידי מגע ישיר, למשל בידיו של אדם נגוע או מושוב (הערה: על ידי אדם מושבה, אנו מתכוונים לאדם המסוגל להפיץ פתוגן, אך, למרות זאת, בריא). דרכים אחרות. ההעברה מיוצגת על ידי מה שמכונה מגע עור לעור ועל ידי כל מה שנגע בעבר על ידי אדם עם MRSA (למשל מגבות, סדינים, בגדים וכו ').
MRSA עמיד מאוד והוא מסוגל לשרוד על פני השטח של חפצים (ידיות, כיורים, רצפות וכו ') לפרקי זמן ארוכים.
HA-MRSA
MRSA הייתה, ועודנה, זיהום אופייני במסגרות בית החולים בשלוש סיבות לפחות:
- נוכחותם של פצעים המייצגים נקודות כניסה לחיידק. לעתים קרובות, חולי בית חולים הם אנשים עם פציעות (במקרה או לאחר הניתוח) או מצנתרים (כלומר עם שלפוחית השתן או קטטר תוך ורידי); משמעות הדבר היא שקל יותר לחיידק כגון MRSA, חודרים אל תוך האורגניזם ומעוררים זיהום בעל אותו שם.
- השבריריות של החולים המאושפזים. בבתי חולים אחוז גבוה של מאושפזים הם קשישים או חסרי חיסון (כלומר עם הגנה חיסונית מופחתת). ותק והגנה חיסונית לקויה הופכים אנשים לשבירים ופגיעים יותר לזיהומים.
- החולים האחרים ומספר האנשים שנוסעים לבית חולים מדי יום. בתי חולים הם מקומות צפופים למדי (מטופלים, צוותי בריאות, קרובי משפחה, מנקים וכו '); בנוסף, מספרם הגדול של החולים מקל על התפשטות מחלות זיהומיות.
CA-MRSA
CA-MRSA שכיחה פחות מ- HA-MRSA, למרות שמספר המקרים הקשורים גדל באופן דרמטי (וכנראה ימשיך לעלות) בעשורים האחרונים.
גורמי ההעדפה הם רבים; בין המשפיעים ביותר הם:
- השתתפות או מגורים במקומות הומי אדם, כגון בתי ספר, בתי כלא ובסיסים צבאיים.
- העיסוק בספורט מגע, כגון רוגבי, כיוון שהעברת העור אל העור של הפתוגן קלה יותר.
- הימצאות חיתוכים ורעות על העור, למשל, כתוצאה משימוש בסמים לא חוקיים כמו הרואין.
- היעדר הגנה חיסונית מספקת. זה יכול להיות קשור למחלות קשות, כגון איידס, זאבת מערכתית וסרטן, או להשתלת איברים.
- אי ניקוי מעת לעת של סביבות עמוסות מאוד, עם זיהום כתוצאה מכך של כל המשטחים וכל החפצים הקיימים. בהקשר זה, יש לזכור כי MRSA הוא חיידק עמיד להפליא.
- היגיינה אישית ירודה. זה מסביר מדוע MRSA נפוץ בקרב חסרי בית.
- שימוש ללא הבחנה באנטיביוטיקה, המעודד את התפשטות זני החיידקים העמידים.
תסמינים וסיבוכים
MRSA יכול להתבטא בסימפטומים וסימנים שונים, תלוי אם החיידק האחראי הדביק את העור או חדר עמוק יותר לתוך הדם ואיברים פנימיים אחרים של הגוף.
MRSA ממוקם ברמת העור
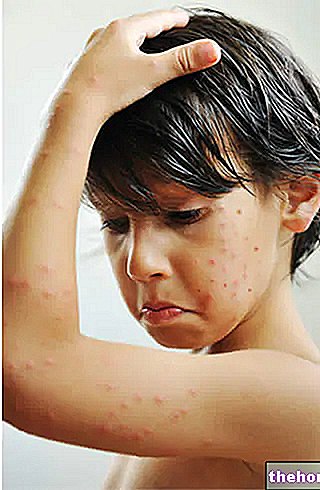
כאשר MRSA מתבטא בעור זה יכול לגרום לרתיחה, מורסות ותופעות זיהומיות של צלוליטיס.
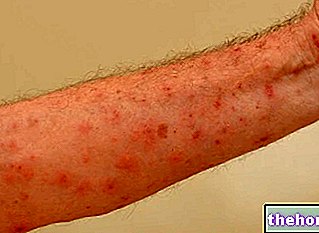
רתיחות ומורסות. הרתחה היא בליטת עור מוגלה עקב "דלקת שטחית בזקיקי השיער; מורסה, לעומת זאת, היא אוסף של מוגלה, חיידקים, פלזמה ופסולת סלולרית, שיכולה להיווצר גם במקומות אחרים מלבד עור.
צלוליט מדבק. צלוליטיס זיהומית היא דלקת חריפה וחמורה של הדרמיס והשכבות התת עוריות (הערה: הדרמיס היא שכבת העור הביניים, הנמצאת מתחת לאפידרמיס ומעל ההיפודרמיס). הופעתה הופכת את העור לאדום, חם, רך למגע. , כואב ונפוח.
על פי כמה הערכות, 75% מצורות ה- CA-MRSA ממוקמות על העור.
MRSA INVASIVE

איור: רתיחה. מהאתר: prn.org
כאשר חיידק ה- MRSA מצליח לעבור דרך העור (המשמש מחסום מגן), ולהגיע לדם או לרקמות הפנימיות של הגוף, הוא עלול לגרום לתוצאות לא נעימות ולעתים חמורות מאוד.
במקרים מתונים, MRSA פולשני (כפי שמכונה MRSA המורחב לדם ולרקמות הפנימיות של הגוף) גורם:
- חום ב 38 מעלות צלזיוס
- צְמַרמוֹרֶת
- תחושת חולשה כללית
- בִּלבּוּל
- סְחַרחוֹרֶת
- כאבי שרירים
- תחושת כאב, נפיחות וחוסר תחושה בחלקי הגוף המושפעים
במקרים חמורים, MRSA פולשני יכול לגרום ל:
- ספטימיה. זהו המונח הרפואי המשמש לציון נוכחות מתמשכת של חיידקים בדם; מצב זה שונה מבקטרמיה, שבעזרתה מזוהה נוכחות חולפת של חיידקים בדם.
ספטימיה חמורה עלולה להסלים לכדי הלם ספיגה, שהסימן העיקרי לכך הוא ירידה ניכרת בלחץ הדם (לחץ דם חמור). - דלקות בדרכי השתן (כלומר שופכן, שלפוחית השתן ושופכה).
- דַלֶקֶת פְּנִים הַלֵב. זהו תהליך דלקתי המשפיע על הקרומים שמרפדים את החללים הפנימיים של הלב ואת ארבעת מסתמי הלב.
- דלקת ריאות. זוהי דלקת של הריאות.
- דלקת מפרקים זיהומית. זוהי דלקת המפרקים הנגרמת על ידי חיידקים.
- אוסטאומיאליטיס. זהו תהליך זיהומי המשפיע על העצמות.
- בוניונים.
האם מורסות MRSA וצלוליטיס זיהומיות יכולות לגרום לאותם תסמינים כמו MRSA פולשני?
התשובה לשאלה זו היא: "כן, כשיש החמרה בתנאים והחיידקים מגיעים לדם." פרק המוקדש למניעה).
אִבחוּן
כדי לברר אם יש "זיהום חיידקי מ סטפילוקוקוס אאוראוס, יש לבצע תרבית על דגימת דם (תרבית דם), שתן (תרבית שתן), תאים (תרבית תאים) או כיח. מבחינה רעיונית, כולם פרוצדורים דומים מאוד: לאחר שהדגימה הביולוגית שנבחרה (למשל דם) נלקחה, היא מחוסנת באמצעי תרבות שונים, שכל אחד מהם מתאים לגידול של חיידק ספציפי. אם באדמה המתאימה לגידול של סטפילוקוקוס אאוראוס ההתרבות שלה נצפית, זה אומר שהזיהום החיידקי שמתקיים נגרם בדיוק על ידי סטפילוקוקוס אאוראוס.
השלב הבא: אנטיביוגרם
השלב הבא ל"בדיקת התרבות "הוא האנטי -ביוגרמה, כלומר בדיקת הרגישות של מיקרואורגניזם (במקרה ספציפי זה, סטפילוקוקוס אאוראוס) לאנטיביוטיקה אחת או יותר. חקירה זו היא לברר אם כן סטפילוקוקוס אאוראוס נמצא אצל המטופל:
- הוא עמיד בפניצילין וקפאלוספורינים או לא (אם זה זן של MRSA).
- הוא רגיש לאנטיביוטיקה מסוימת. לאחר מכן, האנטיביוטיקה או האנטיביוטיקה שהוכיחו את יעילותן ישמשו במהלך הטיפול.
יַחַס
טיפול בדלקות עם סטפילוקוקוס אאוראוס עמידות למציצילין תלויה לפחות בשלושה גורמים שונים, כלומר:
- אתר ההדבקה, אם הוא מוגבל לעור או מורחב לדם ולקצת רקמות גוף פנימיות.
- הוכח כי האנטיביוטיקה שאליה הזן המסוים של MRSA אחראי היא רגישה.
- חומרת התסמינים במקום.
מה לעשות כאשר MRSA על העור?
עבור שחין ומורסות, הטיפול המתאים ביותר הוא בדרך כלל חתך של האזור הפגוע, ואחריו ניקוז מוגלה. שתי הפעולות הללו מבוצעות, לאחר הרדמה מקומית, בעזרת מחט או אזמל סטרילי.
לעומת זאת, בדלקת צלוליטיס זיהומית, הטיפול מורכב במתן אוראלי או תוך ורידי של אחת האנטיביוטיקה היעילה באנטיביוגרמה. משך הטיפול, במקרים אלה, משתנה ויכול להימשך מינימום של 5 ימים. עד 14 ימים לכל היותר.
מה לעשות כאשר MRSA חודר?
במקרה של MRSA פולשני, יש צורך באשפוז ובשילוב של מספר אנטיביוטיקה (אנטיביוטיקה אחת בלבד, למעשה, אינה מספיקה). מתן תרופות אלו הוא בזריקה ויש לו משך משתנה ביחס לאיבר הנגוע. ( זה יכול להימשך עד שישה שבועות).
מה כולל אשפוז?
חולים עם MRSA מתקבלים למחלקה לבידוד על מנת להגן על חולים אחרים ולמנוע את התפשטות הזיהום. הם יכולים לקבל ביקורים מקרובי משפחה וחברים; אולם אלה חייבים להגן על עצמם בעזרת שמלה, מסכה וכפפות, ולהימנע ממגע עם יקירם.
דה -קולוניזציה
דקולוניזציה היא תהליך חיסול החיידקים הקיימים באדם מתיישב.
רשימת האנטיביוטיקה העיקרית שניתן להשתמש בה במקרה של MRSA:
- לינזוליד
- Trimethoprim
- קלינדמיצין
- דוקסיציקלין
- מינוציקלין
- טיקופלנין
- ונקומיצין
- דפטומיצין
זה מושג על ידי שטיפה קפדנית של העור (במיוחד הידיים), עם חומרי ניקוי (סבונים ושמפו), חומרי חיטוי ותכשירים מבוססי אלכוהול.
לקבלת תוצאות טובות, מספיק לבצע את כל ההליך פעם ביום במשך 5 ימים רצופים.
מְנִיעָה
כדי למנוע HA-MRSA, טוב שכל החולים, צוותי הבריאות ומי שמבקר קרובי משפחה חולים יאמצו אמצעי היגיינה מסוימים.
על המטופלים לדאוג לשטוף ידיים לאחר כל שימוש בשירותים ובכל ארוחה; בנוסף, עליהם לדאוג שהחדר והשירותים תמיד יהיו נקיים כראוי.
על צוות הבריאות (רופאים, אחיות וטכנאי מעבדה) להשתמש בלבוש המצוין (כלומר שמלה, כפפות, ובמקרה של חולים עם מחלות זיהומיות, מסכה) ועליהם לשטוף את ידיהם בסבוני חיטוי לאחר כל מגע עם מטופלים (אם כי מינימלי ).
אולם כדי למנוע CA-MRSA, מומלץ:
- שטפו את הידיים מספר פעמים ביום והתקלחו באופן קבוע.
- שמור על ציפורניים קצרות ונקיות. למעשה, סוגים שונים של חיידקים יכולים לערב בציפורניים ועם מסמר ארוך קל יותר לגרד או לגרד מישהו אחר.
- אין לשתף מוצרים המשמשים ישירות במגע עם העור, כגון סבונים, מקלות דאודורנט וכו '.
- אל תחלק את המגבת.
- אין לשתף סכיני גילוח, פצרות, מברשות שיניים, מברשות שיער ומסרקים.
כיצד למנוע החמרה של MRSA בעור?
מומלץ לחבוש את האזור האנטומי המושפע בגזה סטרילית, לפחות עד שנבדק על ידי הרופא.
כמו כן, אם נגעת באזור הנגוע ב- MRSA, עליך לשטוף ידיים ולהימנע ממחזור גזה משומשת, אשר במקום זאת יש לזרוק לאריזה מיוחדת.