נקודות מפתח
דלקת פשיטיס נמק היא זיהום חמור, אלים ופתאומי של הרקמות הרכות, עם אטיולוגיה חיידקית בעיקר.
פשיטיס נמק: סיבות
החיידקים המעורבים ביותר בדלקת פשיטיס נמקה הם: סטרפטוקוקוס המוליטי מסוג A, סטפילוקוקים (במיוחד סטפילוקוקוס אאוראוס), אנאירובים השייכים לסוג Clostridium, Vibrio parahaemolyticus, Vibrio vulnificus, Aeromonas hydrophila.
פשיטיס נמק: תסמינים
הסימנים והתסמינים החוזרים ביותר בדלקת פשיטיס נמק כוללים: אדמומיות בעור, צמרמורות, חולשה, שלשולים, כאבים מוגבלים, בצקת, חום, חבורות, נמק רקמות, הלם, הזעה, הקאות. אם לא מטפלים, נמק רקמות נותן פרוגנוזה גרועה.
פשיטיס נמק: טיפול
הטיפול בדלקת פשיטיס נמק חייב להיות מיידי וכולל מתן אנטיביוטיקה במינונים גבוהים וכריתה כירורגית של הרקמות הנגועות. טיפול תומך אינטנסיבי והחדר ההיפרברי הם גם שימושיים.
הַגדָרָה
למרבה המזל נדיר, פשיטיס נמק הוא זיהום חמור ברקמות רכות, הנגרמות בדרך כלל על ידי חיידקים רעילים. פשיטיס נמק משפיעה על שכבות העור העמוקות יותר, ומתפשטות במהירות דרך הפאסיה השטחית והעמוקה של הרקמות הרכות התת עוריות.
- כל תא רקמות רכות עמוקות - דרמיס, רקמה תת עורית, צרורות שרירים - הוא יעד אפשרי לזיהום שעלול להיות קטלני. עם זאת, לפאשיטיס נמק יש העדפה ניכרת לגפיים התחתונות, לפרינאום ולדופן הבטן.
דלקת פשיטיס נמק היא מחלה המתפתחת בפתאומיות, ויש לרפא אותה בזמן הקצר ביותר האפשרי במינונים גבוהים של אנטיביוטיקה תוך ורידית.
פשיטיס נמק ידועה גם בשמות רבים אחרים, הנותנים אינדיקציה מיידית לחומרת הזיהום: צלוליטיס מחלה גנגרית חריפה, אוכלת בשר, תסמונת חיידקים אוכלים בשר. בהתאם למיקום הזיהום, דלקת פשיטיס נמק לוקחת שמות שונים: הגנגרנה של פורנייה (פשיטיס נמק של שק האשכים והפות) e אנגינה של לודוויג (פשיטיס נמק של החלל התת -מנדבולרי).
דלקת פשיטיס נמק היא זיהום נדיר ביותר אך שיעור התמותה גבוה מאוד.
סיבות וסיווג
דלקת פשיטיס נמק נגרמת על ידי זיהומים חיידקיים (בעיקר) ופטרייתיים (נדירים).
מנקודת המבט האטיופתולוגית מוכרות מספר ישויות שונות:
- סוג I NECROTIZING FASCITIS: זיהום פולימקרוביאלי הנגרם גם ובעיקר על ידי סטרפטוקוקים מסוג A (סטרפטוקוקוס פיוגנים), C ו- G. צורה זו של פשיטיס נמק משפיעה במיוחד על חולי מחלה כרונית או כרונית.
- FASCITIS TYPE II NECROTIZING: זיהום מונו -מיקרוביאלי, הנישא בפרט על ידי סטרפטוקוקוס מסוג A, סטפילוקוקים או אנאירובים השייכים לסוג Clostridium (למשל. Clostridium perfringens). גַם סטאפילוקוקוס זהוב עמיד למתיצילין (MRSA) מעורב בגרסה זו של פשיטיס נמק.
- FASCITIS TYPE III NECROTIZING: זיהומים חמורים הנישאים על ידי מיקרואורגניזמים ימיים, כגון Vibrio parahaemolyticus, Vibrio vulnificus ו Aeromonas hydrophila. הנבדקים הסובלים ממחלת כבד הינם הרגישים ביותר לצורה זו של דלקת פשיטיס נמק: זיהומים אלה הם ארסיים וקטלניים במיוחד (אם לא מטפלים בהם באופן מיידי, המוות מתרחש תוך 48 שעות מתחילת הסימפטומים הראשונים).
- FASCITIS NECROTIZING TYPE IV: זיהומים פטרייתיים. חולים עם פצעים או כוויות טראומטיות נמצאים בסיכון גבוה יותר להידבק ממנה Zygomycetes; המתחסנים חשופים יותר למיקוזה הנגרמת על ידי קנדידה אלביקנית.
מהסטטיסטיקה הרפואית, ברור כי פשיטיס נמק מתרחשת לעיתים קרובות יותר בקטגוריות מסוימות של חולים: חולי סוכרת, מכורים לסמים, אלכוהוליסטים, חולים בכלי דם ובעלי חיסון באופן כללי. בין גורמי סיכון אחרים, אנו זוכרים גם: שחפת, גידולים ממאירים, זיהומים בהרפס זוסטר (הנגיף האחראי לאבעבועות רוח ושריפת סנט אנטוני).
עם זאת, נבדקים בריאים אינם פטורים מהמחלה.
תסמינים
סימפטומים של פשיטיס נמק מתבטאים בדרך כלל תוך מספר ימים. התמונה הסימפטומטולוגית מצטמצמת תוך 48 שעות בחולים הנגועים Vibrio spp. וכן Aeromonas hydrophila: במצבים כאלה, המוות מתנפח תוך מספר שעות.
באופן כללי, הסימפטומים של פשיטיס נמק משתנים לאורך זמן: ככל שהמחלה מתפתחת כך התסמינים מחמירים. בואו נראה בפירוט את מהלך המחלה:
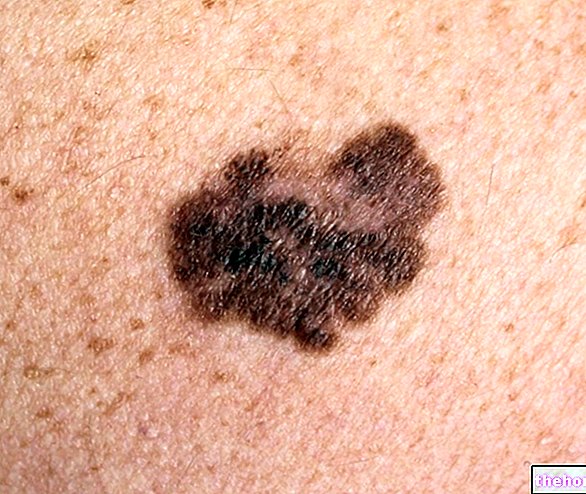
- ביומיים הראשונים לאחר ההדבקה, החולה מתלונן על כאבים מוגבלים וקבועים, אריתמה ונפיחות. שלישיה סימפטומטית זו מתבלבלת בקלות עם הסימנים האופייניים לאריסיפלות וצלוליטיס זיהומיות. שולי הזיהום אינם מוגדרים היטב והספציפית "רכות" העור ו- VOMIT.
- לאחר 2-4 ימים, פשיטיס נמק גורמת ל- EDEMA, אריתמה מפוזרת, נגעי בועות ושטפי דם. העור, שאדמם לראשונה, מקבל צבע אפרפר, שם נרדף לנמק. רקמות העור נוקשות ומתוחות למגע, בעוד צרורות השרירים כבר אינן ניתנות למישוש. בשלב זה, מטופלים רבים אינם חשים עוד בכאבים, שכן דלקת הפשיעה הנמק הורסת את העצבים.
- ביום הרביעי / החמישי החולה חווה HYPOTENSION, בלבול, APATHY והלם SEPTIC.
אם לא מטפלים בה מיד, דלקת פשיטיס נמק היא קטלנית עבור 73% מהחולים.
אִבחוּן
האבחנה של פשיטיס נמק מורכבת מ"התבוננות רפואית בנגעים. במקרה של חשד לדלקת פשיטיס, החולה עובר CT, ניתוח דם וביופסיה של חלק מרקמה פגועה. בנוסף לטכניקות האבחון המפורטות, ניתוח חקירה מיידי. , שימושי הן למטרות אבחון והן למטרות טיפוליות: לאחר שהתברר כי פשיטיס נמק, חלק מהרקמה הנגועה גדולה מוסרת באופן מיידי. במקרה שהזיהום מתפשט לאזורים היקפיים, האיבר נקטעת.
אבחנה דיפרנציאלית
פשיטיס נמק מורכב למדי לאבחון בשלבים המוקדמים שלו: צורה זיהומית זו מתרחשת בטעות כצלוליטיס חיידקית. עיכוב אבחוני דוחה את הטיפול, כתוצאה מכך הסיכון לתוצאה קטלנית עולה באופן מוגזם. לצורך האבחנה הדיפרנציאלית חשוב למקד את תשומת הלב בכמה פרמטרים אשר, בצלוליטיס זיהומיות, אינם ניכרים במיוחד ואף אינם נעדרים:
- רכות ברורה של העור המושפע
- כאב מוגזם, המודגש למגע
- שלפוחיות וחבלות בעור ליד אתר ההדבקה
תֶרַפּיָה
הטיפול בדלקת פשיטיס נמק כולל:
- טיפול כירורגי: הוא מורכב מהסרת דשי רקמות נגועים, עד קטיעת הגפיים. לאור העדינות והמורכבות של הניתוח, המטופל בדרך כלל עובר ניתוחים מרובים, שאולי קשורים להשתלת עור ורקמות.
- ניהול אנטיביוטיקה במינון גבוה: טיפול אנטיביוטי מצוין גם במקרה של חשד לפאשיטיס נמק. הטיפול מורכב מתערובת של אנטיביוטיקה, שלפיהם פניצילין, קלינדמיצין וונקומיצין נראים היעילים ביותר.
- טיפול תומך אינטנסיבי: שימושי להתמודדות עם לחץ דם נמוך, התגובה הדלקתית האלימה של האורגניזם והלם ספיגה. כאן, החולה עם פשיטיס נמק עובר עירוי של נוזלים ודם.
- טיפול בחמצן היפרברי: אסטרטגיית טיפול המצוינת לכל החולים הסובלים מהרס רקמות ופצעים נרחבים.
יש צורך בהתערבות מיידית על מנת למנוע את התוצאה הקטלנית של החולה עם דלקת פשיטיס.