כְּלָלִיוּת
Regurgitation המיטרלית (או regurgitation מיטרלית) היא סגירה לא שלמה של פתח אטריובנטריקולרי השמאלי, שם שסתום המיטרל (או המיטרלי) שוכן; זה מתרחש בשלב הסיסטולה החדריים, כלומר ברגע ההתכווצות של חדרי הלב; במצבים דומים, כאשר מוצא את הפתח לא סגור לחלוטין בגלל בריחת שתן, הדם חוזר חלקית, ועובר מהחדר השמאלי לאטריום השמאלי: זהו מה שנקרא regurgitation מיטרלית.
הגורמים להתפרצות מיטרלית הם רבים וכאלו הגורמים לנגעים ברכיב אחד או יותר של המסתם המיטרלי. התסמינים, על אף שהם פחות ניכרים, דומים מאוד לאלה של היצרות מיטראלית: קוצר נשימה, פרפור פרוזדורים וחולשה, רק כדי לציין כמה.
שיטות אינסטרומנטליות שונות משמשות לאבחון אי ספיקה מיטרלית: אלקטרוקרדיוגרפיה, אקו לב, רדיוגרפיה בחזה וצנתור לב לכל אחת מהן יתרונות שונים בהערכת היקף מחלות לב. הטיפול תלוי בחומרת ההתפרצות המיטראלית: אם המצב קריטי, יש צורך בניתוח.
מהו אי ספיקה מיטרלית
אנטומיה פתולוגית ופתופיזיולוגיה
התפרצות מיטראלית, הנקראת גם regurgitation מיטראלית, מורכבת מסגירה חלקית של פתח אטריובנטריקולרי השמאלי, בראשות המסתם המיטרלי (או המיטרלי).
בתנאים רגילים, במהלך סיסטולה חדרית (כאשר החדר מתכווץ), המסתם המיטרלי סוגר הרמטית את המעבר בין האטריום לחדר; כתוצאה מכך זרימת הדם לוקחת רק כיוון אחד, לעבר אבי העורקים.
בנוכחות אי ספיקה מיטרלית, האירוע הפתולוגי מתרחש דווקא בשלב הסיסטולה של החדר: כאשר החדר מתכווץ, חלק מהדם, במקום להיכנס לאבי העורקים, חוזר ועולה לאטריום השמאלי למעלה. מסיבה זו, המיטרלית regurgitation נקרא גם regurgitation מיטראלי.
לפני שנבדוק כיצד נראה שסתום מיטרלי וכיצד הוא פועל במקרים של אי ספיקה מיטרלית (ניתוח האנטומיה הפתולוגית והפתופיזיולוגיה שלו, בהתאמה), כדאי להזכיר כמה מאפיינים בסיסיים של השסתום:
- טבעת המסתם.מבנה היקפי של רקמת חיבור התוחמת את פתח השסתום.
- קוטר השסתום קוטר 30 מ"מ ושטחו 4 ס"מ.
- שני דשים, מלפנים ומאחור. מסיבה זו, נאמר כי המסתם המיטרלי הוא דו -קרקעי. שני הדשים נכנסים לטבעת המסתם ופונים לחלל החדר. הדש הקדמי פונה אל פתח אבי העורקים; הדש האחורי, לעומת זאת, פונה לקיר החדר השמאלי. הדשים מורכבים מרקמת חיבור, עשירה בסיבים אלסטיים וקולגן. כדי להקל על סגירת הפתח, בקצוות הדשים יש מבנים אנטומיים מסוימים, הנקראים commissures. אין פקדים ישירים, מסוג עצבני או שרירי, על הדשים. כמו כן, אין וסקולריזציה.
- שרירי הפפילר. יש שניים מהם והם הרחבות של שרירי החדר. הם מסופקים על ידי העורקים הכליליים ומעניקים יציבות לחבלי הגיד.
-
מיתרי הגיד. הם משמשים לחיבור דשי השסתום עם שרירי הפפילר. מכיוון שמוטות מטריה מונעים ממנו להסתובב החוצה ברוחות עזות, חוטי הגיד מונעים את דחיקת השסתום לאטריום במהלך סיסטולה חדרית.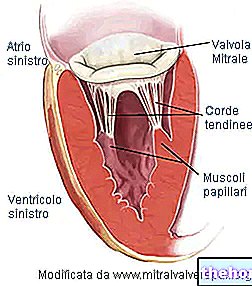
בנוכחות "אי ספיקה מיטרלית, על בסיס הגורם המעורר, נוצרים נגעים לאחד או יותר ממרכיבי המסתם. על בסיס ההשפעות הנגרמות מכל סיבה, נבדלים שני סוגים של אי ספיקה מיטרלית, כל אחד מתוכם קבוצות התנהגויות פיזיופתולוגיות שונות. לכן יש לנו:
- אי ספיקה מיטראלית חריפה.
- אי ספיקה כרונית במיטרלית.
ההבדל בין הצורה החריפה והכרונית תלוי קודם כל במהירות המהירה שבה מתבססת מחלת הלב עצמה. אולם טרם העמקת נקודה זו, יש להבהיר כמה היבטים פתופיזיולוגיים המשותפים לשתי הצורות.
במקרה של אי ספיקה מיטרלית, הן האטריום השמאלי והן החדר השמאלי משפיעים על ההסתגלות הפתולוגית של זרימת הדם. בתנאים רגילים, במהלך סיסטולה חדרית, הסגירה ההרמטית של המיטרל מבטיחה זרימת דם חד כיוונית לכיוון אבי העורקים. בנוכחות "אי ספיקה מיטרלית, החדר השמאלי שואב דם לשני כיוונים: אבי העורקים (כיוון נכון) והאטריום השמאלי (כיוון שגוי עקב" בריחת שתן). לכן כמות הדם המגיעה לרקמות מצטמצמת וזרימתו משתנה בהתאם לגודל הפתח: ככל שהסגירה המיטרלית פחות יעילה, כך כמות הדם שחוזרת לאטריום (חלק רגוע) גדולה יותר והקטנה נמוכה יותר תפוקת לב. הפרוזדור השמאלי מתרחב גם הוא בהתאם לכמות הדם הגדולה יותר.
במהלך הדיאסטולה, כלומר בשלב ההרפיה של החדרים והפרוזדורים, הדם הנגרם (באטריום) חוזר לחדר, כאשר המסתם המיטרלי נפתח בשלב זה.
לתנועה הבלתי תקינה האחרונה של הדם ולגרדה הקודמת יש השפעות על שיפוע הלחץ האטריובנטריקולרי. במעבר שיפוע אנו מתכוונים לשינוי, במקרה זה של לחץ. למעשה, בנוכחות היצרות מיטראלית מערכת היחסים בלחץ, הקיימת בין שני התאים. , שינויים מהרגיל שינויי הלחץ נובעים מכמות הדם המתחדשת, שעוצרת תחילה באטריום ולאחר מכן בחדר, מתווספת לזו המגיעה ממחזור תקין. זה קורה בזמנים לא נכונים והכל גורם לעלייה בלחץ החדר. במקרה זה, אנו מדברים על פירוק החדר השמאלי.
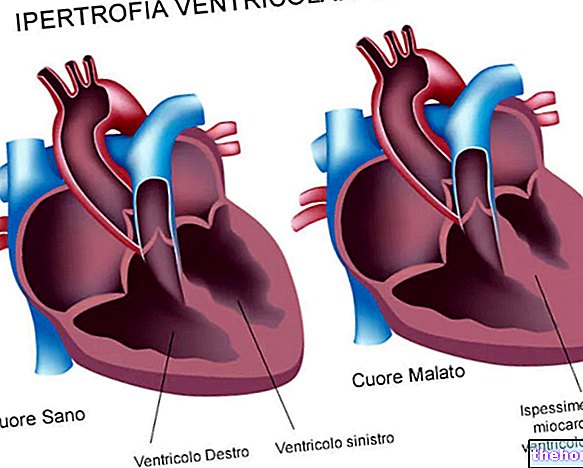
אם הגורם לאי ספיקה מיטרלית קובע לאט לאט את התרחיש הזה שתואר זה עתה, החדר השמאלי מצליח להסתגל לשינויים (צורה כרונית): הוא הופך להיפרטרופי, באופן שישאיר את עליית הלחץ בתוכו תחת שליטה. החדר ההיפרטרופי הקירות, ברגע ההתכווצות, מאזנים את המתח הניכר הנגרם מהלחץ הגבוה והמכסה המתחדשת נשארת יציבה. אולם מצב זה יוצר הידרדרות איטית של דפנות החדר, שנועדה לגרום לירידה בתפוקת הלב.
אם הגורם לאי ספיקה מיטרלית, לעומת זאת, מפתח במהירות את המנגנונים הפתופיזיולוגיים שתוארו לעיל, לחדר השמאלי אין מספיק זמן להסתגל לשינוי ואינו הופך להיפרטרופי (צורה חריפה). לכן קירות החדר אינם מסוגלים לעמוד במתח הנגרם מהלחץ הגבוה והיקף התפרצות הדם עולה בהדרגה. זה גורם לעלייה מתמשכת בלחץ בתוך הפרוזדור השמאלי, כגון להשפיע על כלי הדם והמחוזות הנמצאים במעלה הזרם, הוורידים הריאתיים והריאות, עם התפתחות אפשרית של בצקת.
גורם ל
הגורמים להתפרצות מיטראלית רבים. כל אחד מהם גורם לנגעים של אלמנט מבני אחד או יותר המרכיבים את המסתם המיטרלי; לפעמים, זה יכול לקרות ששתי סיבות שונות, כאשר מחברים אותן יחד, גורמות לפגיעה ברכיב שסתום יחיד.
במקרה של התפרצות מיטראלית חריפה:
שינויים בטבעת המיטרלית
שינויים בעלוני השסתום
קרע של מיתרי הגיד
שינויים בשרירי הפפילר
אנדוקרדיטיס זיהומית; טְרַאוּמָה; מחלה ראומטית חריפה; אידיופטי; ניוון myxomatosis (קולגנופתיה); מחלת לב כלילית; תקלה בתותבת השסתום.
במקרה של אי ספיקה מיטראלית כרונית:
שינויים בטבעת המיטרלית
שינויים בעלוני השסתום
קרע של מיתרי הגיד
שינויים בשרירי הפפילר
דַלַקתִי; מחלת לב ראומטית; הִסתַיְדוּת; ניוון מיקסומטוזיס (קולגנופתיה); אנדוקרדיטיס זיהומית; איסכמיה לבבית; תסמונת מרפן (מולדת); סדק שסתום (מולד); צניחת שסתום מיטרלית (מולדת); לְחַבֵּר.
לכן שתי צורות ההתקף המיטראלי חולקות רק כמה סיבות.
סימפטומים וסימנים
לסימפטומטולוגיה העיקרית של אי ספיקה מיטראלית, אם כי פחות ברורה, יש קווי דמיון רבים עם מה שמאפיין היצרות מיטראלית.
- קוצר נשימה ממאמץ.
- פעימות לב (דפיקות לב).
- זיהומים בדרכי הנשימה.
- אסתניה.
- כאבים בחזה, עקב אנגינה פקטוריס.
- בצקת ריאות.
קוצר נשימה בפעילות גופנית הוא קשיי נשימה. במקרה הספציפי, היא נובעת מירידה בתפוקת הלב של החדר השמאלי, עקב כמות הדם הנגרמת לעבר האטריום.לכן, תגובת הגוף מורכבת מהגדלת מספר פעולות הנשימה, על מנת לאזן את כמות ההיצע המופחתת של חמצן בגלל נפח הזריקה המספיק.
בצקת ריאות היא סימפטום אופייני לחוסר מיטרלי חריף. ההתחלה המהירה של מחלות לב אינה מאפשרת לחדר להגביל את ההשפעות הנגרמות מהעלייה בלחץ החדר. בניגוד למה שקורה בצורות של אי ספיקה כרונית, לחדר השמאלי, למעשה, אין זמן להפוך להיפרטרופי. כתוצאה מכך הגובה הדם המתפרץ עולה בהדרגה, מה שמביא לעלייה בלחץ, לא רק באטריום השמאלי, אלא גם בכלי ובמחוזות הנמצאים במעלה הזרם, כלומר ורידים ריאתיים וריאות. הלחץ הריאתי המוגבר (יתר לחץ דם ריאתי) גורם לדחיסה של דרכי הנשימה ובמקרים החמורים ביותר לדליפת נוזלים מהכלי לאלוואולי. מצב אחרון זה הוא ההקדמה לבצקת ריאות: במצבים אלה, החלפת חמצן. - פחמן דו חמצני בין alveoli לדם נפגע.
דופק הלב, הידוע גם בשם דפיקות לב, הוא הסימפטום השכיח ביותר של התפרצות מיטראלית. הוא מורכב מעלייה בעוצמתו ותדירותו של פעימות הלב. במקרה ספציפי זה, פעימות לב יכולות לנבוע מפרפור פרוזדורים
פרפור פרוזדורים הוא "הפרעת קצב לב, כלומר" שינוי בקצב הלב התקין. זה נובע מהפרעה בדחף העצבי שמגיע מהצומת הסינואטריאלי. זה גורם להתכווצויות פרוזדורים פרוגמנטריות ולא יעילות מבחינה המודינמית (כלומר מה שנוגע לזרימת הדם).
במקרה של regurgitation מיטרלית, regurgitation של דם באטריום משנה את נפח הדם נדחף לתוך אבי העורקים על ידי התכווצות החדר. לאור זאת, דרישות החמצן של הגוף אינן מתקיימות עוד. מול מצב זה, הפרט, המושפע מפרפור פרוזדורים, מגביר את הנשימה, דפיקות לב, אי סדרים בדופק ובמקרים מסוימים התעלפות מחוסר אוויר. התמונה יכולה להידרדר עוד יותר: התפרצות גואה מתמשכת והצטברות הדם במערכות כלי הדם במעלה הזרם של האטריום השמאלי, אם היא קשורה לקרישה לקויה, גורמות להיווצרות פקקת (המונים מוצקים, שאינם ניעים המורכבים מטסיות) בתוך הכלים. קרישי הדם יכולים להתפרק ולשחרר חלקיקים, הנקראים תסחיפים, אשר בנסיעות דרך מערכת כלי הדם יכולים להגיע למוח או ללב. במקומות אלה הם הופכים מכשול למחזור הדם ולחמצון תקין של רקמות המוח או הלב, וגורמים לשבץ האיסכמי (מוח או לב). במקרה של הלב, הוא מכונה גם התקף לב.
שלא כמו מה שקורה להיצרות מיטרלית, תסחיפים עקב אי ספיקה מיטרלית נדירים יותר.
דלקות נשימה או חזה נובעות מבצקת ריאות.
כאבים בחזה עקב אנגינה פקטוריס הם אירוע נדיר. אנגינה פקטוריס נובעת מהיפרטרופיה של החדר השמאלי, כלומר של החדר השמאלי. למעשה, שריר הלב ההיפרטרופי זקוק ליותר חמצן, אך דרישה זו אינה נתמכת כראוי על ידי השתל הכלילי, ולכן אינה תוצאה של חסימה של כלי הדם הכליליים, אלא חוסר איזון בין הצריכה לאספקת החמצן רקמות..
הסימן הקליני האופייני ל"אי ספיקה מיטרלית הוא המלמול הסיסטולי. מקורו בהתקפי דם, דרך המסתם הפתוח למחצה, במהלך ההתכווצות הסיסטולית של החדר.
אִבחוּן
ניתן לזהות התפרצות מיטראלית על ידי בדיקות האבחון הבאות:
- סטטוסקופיה.
- אלקטרוקרדיוגרמה (א.ק.ג.).
- אקו לב.
- רנטגן חזה.
- צנתור.
סטטוסקופיה. גילוי מלמול סיסטולי הוא הרמז השימושי ביותר לאבחון אי ספיקה של המסתם המיטרלי. המלמול נוצר כאשר התפרצות הדם עוברת מהחדר השמאלי לאטריום השמאלי. הוא מורגש בשלב הסיסטולי, מכיוון שברגע זה המסתם המיטרלי אינו סגור כפי שצריך. מלמול חזק מעיד על "אי ספיקה בינונית, אך לא בהכרח חזקה. למעשה, מלמול חלש נתפס הן אצל אנשים עם אי ספיקה מיטרלית קלה והן אצל נבדקים עם אי ספיקה חמורה (כלומר חמורה). האחרון" הוא התוצאה של ניוון פרוגרסיבי של החדר השמאלי. אזור האיתור נמצא בחלל הבין -צלעי החמישי, כלומר האחד המקביל למיקום המסתם המיטרלי.
א.ק.ג. על ידי מדידת הפעילות החשמלית של לב עם אי ספיקה מיטרלית, האק"ג מראה:
- היפרטרופיה של החדר השמאלי.
- עומס יתר של הפרוזדור השמאלי.
- פרפור פרוזדורים.
- איסכמיה לבבית.
אבחון באמצעות א.ק.ג נותן מושג לגבי מידת החומרה של אי ספיקה מיטרלית: אם התוצאה דומה לאדם של אדם בריא, המשמעות היא שזו לא צורה חמורה; להיפך, הבדיקה מראה את אי הסדירות הנ"ל.
אקו לב. באמצעות פליטת אולטרסאונד, כלי אבחון זה מראה, באופן לא פולשני, את המרכיבים הבסיסיים של הלב: אטריה, חדרים, שסתומים ומבנים שמסביב. מתוך אקו לב, הרופא יכול לזהות:
- התנהגות חריגה של הדשים, עקב פגיעה בחבלי גיד השסתום.
- חריגות של החדר השמאלי, במהלך שלבי הסיסטולה והדיאסטולה.
- הגדלת גודל האטריום השמאלי (אטריום מורחב).
- קצב הזרימה המרבי והזרימה הסיסטולית הסוערת של regurgitation, תוך שימוש בטכניקות דופלר רציפות ודופקות, בהתאמה. מהמדידה הראשונה ניתן להשיג את שיפוע הלחץ בין האטריום השמאלי לחדר השמאלי; מהשני, היקף ההתפרצות.
רנטגן חזה. זה שימושי להתבוננות במצב הריאות, לוודא אם קיימת בצקת או לא. בנוסף, הוא מאפשר לך לראות את השינויים הפתולוגיים האופייניים:
- אטריום שמאלי מורחב על ידי התפרצות הדם.
- חדר שמאל היפרטרופי.
- הסתיידות, הנקבעת על ידי סיבות מיוחדות, של השסתום או הטבעת.
צנתור. זוהי טכניקה המודינמית פולשנית. קטטר מוחדר למערכת כלי הדם ומועבר ללב. בתוך חלקי כלי הדם והלב הוא משמש כבדיקה חוקרת. מטרות הבדיקה הן כדלקמן:
- אשר את האבחנה הקלינית.
- כדי להעריך במונחים כמותיים את השינויים ההמודינמיים, כלומר של זרימת הדם בכלי הלב ובחללים. בפרט, מצב הריאות נחקר.
- הגדירו בביטחון האם ניתן לבצע ניתוח.
- להעריך את הנוכחות האפשרית של תפקוד לקוי של שסתומים אחרים.
תֶרַפּיָה
הגישה הטיפולית משתנה בהתאם לחומרת ההתקף המיטראלי. הצורות הקלות והלא סימפטומטיות דורשות אמצעי מניעה למניעת זיהומים חיידקיים, כגון אנדוקרדיטיס, המשפיעים על חללי הלב.
הופעת הסימפטומים הראשונה וצורות בינוניות / חמורות דורשות תשומת לב רבה יותר, באמצעות טיפול תרופתי ואולי ניתוח.
התרופות הנפוצות ביותר, במקרים סימפטומטיים של אי ספיקה מיטרלית, הן:
- מעכבי ACE. הם מעכבי המערכת האנזימטית הממירה אנגיוטנסין, הם תרופות בעלות לחץ דם נמוך, המפחיתות את הלחץ המוגבר בתוך החללים האטרו -וונטריקולאריים השמאליים ואת מערכות כלי הדם השוכנות במעלה הזרם.
- משתנים. הם גם בעלי לחץ דם נמוך.
- כלי הרחבה. דוגמה: nitroprusside.
- דִיגִיטָלי. הוא משמש לפרפור פרוזדורים.
הניתוח הופך להיות חיוני במצבים קריטיים מסוימים: כאשר לחולה יש צורה חמורה של אי ספיקה מיטרלית כרונית, או כאשר הוא נפגע בצורה חריפה.
ישנן שתי פעולות כירורגיות אפשריות:
- החלפת השסתום בפרוטזה. זוהי ההתערבות הנפוצה ביותר עבור המסתמים של אותם אנשים, לא צעירים, עם חריגות אנטומיות חמורות. מבצעים בית חזה והמטופל מוכנס למחזור חוץ -גופני (CEC). המחזור החוץ -גופני מיושם באמצעות מכשיר ביו -רפואי אשר מורכב ביצירה. מסלול לב ריאתי המחליף את הטבעי. בדרך זו מובטחת למטופל זרימת דם מלאכותית וזמנית המאפשרת למנתחים להפריע לזרימת הדם בלב ולהפנות אותו לדרך אחרת יעילה לא פחות; במקביל, הוא מאפשר לפעול באופן חופשי על מכשיר השסתום. התותבות יכולות להיות מכניות או ביולוגיות. תותבות מכניות דורשות במקביל טיפול תרופתי נוגד קרישה. שתלים ביולוגיים מחזיקים מעמד 10-15 שנים.
- תיקון שסתום מיטרלי. זוהי גישה המסומנת לחוסר מיטרליות עקב שינויים במבני השסתום: טבעת, חבטות, מיתרי גיד ושרירי נימים. המנתח פועל בצורה שונה, על סמך המקום בו נמצא הנגע השסתום. שוב, החולים ממוקמים במחזור החוץ -גופני. זוהי טכניקה יתרון, שכן לתותבות יש חסרונות: כפי שראינו, יש להחליף את הביולוגיות לאחר כ-10-15 שנים, בעוד שהמכניות דורשות מתן מתמשך, במקביל, של נוגדי קרישה. זוהי שיטה שאינה מתאימה לצורות ראומטיות של אי ספיקה מיטראלית: אולם אלה נדירות.